UNG THƯ BÀNG QUANG
- Ryan Mark, MD, Sidney Kimmel Cancer Center at Thomas Jefferson University
Ung thư bàng quang thường là ung thư biểu mô tế bào chuyển tiếp (ung thư biểu mô niệu). Bệnh nhân thường xuất hiện triệu chứng đái máu (hay gặp nhất) hoặc triệu chứng kích thích như tiểu nhiều và/hoặc tiểu gấp; muộn hơn, tắc nghẽn đường tiểu có thể gây ra đau. Chẩn đoán nhờ nội soi bàng quang và sinh thiết. Phương pháp điều trị gồm đốt điện, cắt u qua niệu đạo, truyền hóa chất vào bàng quang, phẫu thuật tiệt căn, hóa trị liệu, xạ ngoài, hoặc kết hợp các biện pháp.
Ở Mỹ, có khoảng 79.000 ca ung thư bàng quang mới và khoảng 16.870 ca tử vong (ước tính năm 2017) xảy ra mỗi năm (1). Ung thư bàng quang là ung thư phổ biến thứ 4 ở nam giới và ít phổ biến hơn ở phụ nữ; tỷ lệ nam/nữ là 3/1. Ung thư bàng quang phổ biến ở người da trắng hơn so với người da đen và tỷ lệ mắc tăng theo tuổi.
Các yếu tố nguy cơ bao gồm:
- Hút thuốc (yếu tố nguy cơ phổ biến nhất, gây ra ≥ 50% trường hợp mới)
- Sử dụng phenacetin quá mức (lạm dụng thuốc giảm đau)
- Sử dụng cyclophosphamide kéo dài
- Viêm nhiễm mạn tính (ví dụ như ở bệnh sán máng, do đặt ống thông kéo dài hoặc do sỏi bàng quang)
- Tiếp xúc với hydrocarbon, các chất chuyển hóa tryptophan, hoặc các hóa chất công nghiệp, đặc biệt là các amin thơm (thuốc nhuộm anilin, như naphthylamine được sử dụng trong ngành nhuộm) và các hóa chất sử dụng trong ngành cao su, điện, cáp, sơn và dệt.
Các loại ung thư bàng quang bao gồm :
- Ung thư biểu mô tế bào chuyển tiếp (ung thư biểu mô niệu), chiếm > 90% của ung thư bàng quang. Hầu hết là ung thư biểu mô nhú có xu hướng ở bề mặt, biệt hoá cao và phát triển ra bên ngoài; các khối u không có cuống thì nguy hiểm hơn, có xu hướng xâm lấn sớm và di căn.
- Ung thư biểu mô tế bào vảy ít phổ biến hơn và thường xảy ra ở những bệnh nhân bàng quang nhiễm ký sinh trùng hoặc bị kích thích niêm mạc mạn tính.
- Ung thư biểu mô tuyến, có thể xuất hiện là những khối u nguyên phát, hiếm khi phản ánh di căn từ ung thư biểu mô ruột. Di căn nên được loại trừ.
> 40% bệnh nhân có khối u tái phát tại cùng hoặc ở một vị trí khác trong bàng quang, đặc biệt nếu khối u lớn hoặc kém biệt hoá hoặc nếu một vài khối u được phát hiện. Ung thư bàng quang có xu hướng di căn đến các hạch bạch huyết, phổi, gan và xương. Biểu hiện đột biến gen u p53 có thể liên quan đến sự tiến triển và đề kháng với hóa trị liệu.
Trong bàng quang, ung thư biểu mô tại chỗ ở phân độ cao nhưng không xâm lấn và thường đa ổ; có xu hướng tái phát.
Tham khảo chung
- American Cancer Society:Thống kê chính về ung thư bàng quang.
Triệu chứng cơ năng và triệu chứng thực thể
Hầu hết các bệnh nhân có đái máu không rõ nguyên nhân (đại thể hoăc vi thể). Một số bệnh nhân có thiếu máu và đái máu được phát hiện trong quá trình đánh giá. Các triệu chứng kích thích khi đi tiểu (tiểu buốt, tiểu nóng rát , tiểu nhiều lần) và đái mủ cũng là những triệu chứng phổ biến. Đau vùng chậu hông xảy ra với ung thư tiến triển, khi đó một khối u vùng chậu hông có thể sờ thấy.
Chẩn đoán
- Nội soi bàng quang kèm sinh thiết
- Tế bào học nước tiểu
Ung thư bàng quang được nghi ngờ trên lâm sàng. Xét nghiệm tế bào học nước tiểu có thể phát hiện các tế bào ác tính. Nội soi bàng quang và sinh thiết các vùng bất thường hoặc cắt bỏ khối u là cần thiết để chẩn đoán và phân loại giai đoạn lâm sàng. Các xét nghiệm kháng nguyên u có thể làm, tuy nhiên không thường xuyên được sử dụng cho chẩn đoán. Đôi khi chúng được dùng nếu nghi ngờ ung thư nhưng kết quả xét nghiệm tế bào âm tính.
Nội soi bàng quang bằng ánh sáng xanh sau khi bơm hexyl-aminolevulinate vào bàng quang có thể tăng cường khả năng phát hiện ung thư bàng quang cũng như đánh giá khả năng sống sót mà không tái phát. Tuy nhiên, kỹ thuật này không làm gia tăng tỷ lệ sống sót không tiến triển bệnh.
Đối với khối u giai đoạn sớm (giai đoạn T1 hoặc trên bề mặt), bao gồm từ 70 đến 80% ung thư bàng quang, nội soi sinh thiết là đủ để phân loại giai đoạn. Tuy nhiên, nếu sinh thiết cho thấy khối u xâm lấn hơn so với khối u bề mặt nông, thì sinh thiết bổ sung, bao gồm sinh thiết cơ được thực hiện. Nếu một khối u xâm lấn cơ (≥ giai đoạn T2), CT và chụp X quang bụng và chậu được thực hiện để xác định mức độ khối u và đánh giá di căn. Bệnh nhân có khối u xâm lấn được thăm khám trực tràng (khám trực tràng ở nam, khám trực tràng âm đạo ở phụ nữ) trong khi gây tê nội soi và sinh thiết bàng quang. Hệ thống tiêu chuẩn TNM (khối u, hạch, di căn) được sử dụng (xem Bảng: AJCC / TNM * Giai đoạn ung thư bàng quang và xem Bảng: Định nghĩa TNM cho ung thư bàng quang).
Nội soi bàng quang (Ung thư bàng quang)
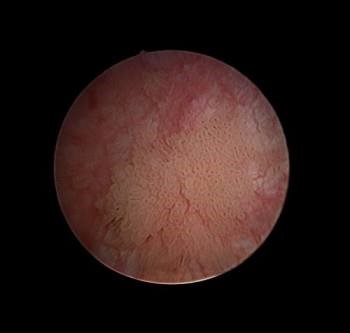
DR P. MARAZZI /THƯ VIỆN ẢNH KHOA HỌC
Ung thư bàng quang (CT Scan)
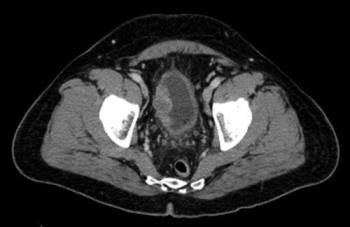
© SPRINGER SCIENCE + BUSINESS MEDIA
Tiên lượng
Ung thư bàng quang bề mặt (giai đoạn Ta hoặc T1) hiếm khi gây tử vong. Ung thư biểu hiện tại chỗ (giai đoạn Tis) có thể xâm lấn hơn. Đối với bệnh nhân xâm lấn cơ bàng quang, tỷ lệ sống sót 5 năm là khoảng 50%, nhưng hóa trị liệu tân bổ trợ cải thiện kết quả này ở bệnh nhân nhạy cảm với hóa chất. Nói chung, tiên lượng ở bệnh nhân bị ung thư bàng quang xâm lấn tiến triển hoặc tái phát là kém. Tiên lượng cho bệnh nhân ung thư biểu mô tế bào vảy (squamous cell carcinoma) hoặc ung thư biểu mô tuyến cũng rất kém vì các ung thư này thường có tính thâm nhiễm cao và thường phát hiện ở giai đoạn tiến triển.
Điều trị
- Phẫu thuật cắt bỏ qua niệu đạo và hóa trị trong bàng quang (đối với ung thư bề mặt)
- Cắt bỏ bàng quang (đối với ung thư xâm lấn)
Ung thư bề mặt
Ung thư bề mặt có thể được loại bỏ hoàn toàn bằng cách phẫu thuật qua niệu đạo hoặc đốt điện qua niệu đạo. Bơm hóa chất trị liệu vào bàng quang lặp đi lặp lại như mitomycin C, có thể làm giảm nguy cơ tái phát. Đối với ung thư biểu mô tế tại chỗ và các loại biệt hóa cao khác, các tế bào ung thư bề mặt, ung thư tế bào chuyển tiếp, liệu pháp miễn dịch, chẳng hạn như tiêm BCG sau khi cắt bỏ qua niệu đạo, thường có hiệu quả hơn so với bơm thuốc hóa trị liệu. Bơm thuốc có thể được thực hiện theo từng đợt khoảng hàng tuần đến hàng tháng trong vòng từ 1 đến 3 năm.
Ung thư xâm lấn
Các khối u thâm nhiễm vào cơ (ví dụ: ≥ giai đoạn T2) thường đòi hỏi phải phẫu thuật tiệt căn (cắt bỏ bàng quang và các cấu trúc lân cận) đồng thời chuyển dòng nước tiểu; phẫu thuật cắt bàng quang một phần khả thi cho < 5% bệnh nhân. Phẫu thuật cắt bỏ bàng quang đang được thực hiện với tần số ngày càng tăng sau hóa trị tân bổ trợ ở bệnh nhân bị bệnh tiến triển tại chỗ. Vét hạch bạch huyết mở rộng vào thời điểm phẫu thuật có thể làm tăng tỷ lệ sống sót. Dẫn lưu nước tiểu truyền thống là phương pháp dẫn lưu nước tiểu qua ống dẫn hồi tràng ra một lỗ ở thành bụng và gom lại trong một túi chứa bên ngoài. Các lựa chọn thay thế như tạo hình bàng quang hoặc hoặc chuyển dòng nước tiểu qua da, đang trở nên phổ biến và phù hợp với nhiều bệnh nhân. Đối với cả hai phương pháp, một túi chứa được tạo hình từ ruột. Đối với phương pháp tạo hình bàng quang, túi chứa được nối với niệu đạo. Bệnh nhân làm rỗng túi chứa bằng cách thả lỏng cơ sàn chậu và tăng áp lực bụng, để nước tiểu đi ngang qua niệu đạo một cách gần như tự nhiên. Hầu hết các bệnh nhân duy trì kiểm soát tiết niệu trong ngày, nhưng một số thì tiểu không kiểm soát ban đêm. Đối với phương pháp chuyển dòng nước tiểu qua da (continent cutaneous urinary diversion), túi chứa được nối với một lỗ ở thành bụng. Bệnh nhân làm sạch túi chứa qua ống thông một cách đều đặn trong ngày.
Các phác đồ bảo tồn bàng quang kết hợp hóa trị và xạ trị có thể phù hợp với một số bệnh nhân lớn tuổi hoặc những người từ chối phẫu thuật xâm lấn. Các phương pháp này có thể đưa đến tỷ lệ sống sót 5 năm là 36-74% với 10-30% bệnh nhân cần cắt bàng quang cứu vãn.
Bệnh nhân nên được theo dõi 3 đến 6 tháng 1 lần để phát hiện tiến triển hoặc tái phát.
Ung thư di căn và tái phát
Di căn cần hóa trị, nền tảng là cisplatin, thường hiệu quả nhưng ít khi được chữa khỏi trừ khi di căn giới hạn ở các hạch bạch huyết. Phối hợp hóa trị liệu có thể kéo dài cuộc sống ở những bệnh nhân có di căn. Đối với những bệnh nhân mà cisplatin không phù hợp hoặc đã tiến triển sau khi dùng các phác đồ có cisplatin, có thể sử dụng các liệu pháp miễn dịch mới hơn nhờ sử dụng các chất ức chế PD-1 và PD-L1.
Điều trị ung thư tái phát phụ thuộc vào giai đoạn lâm sàng và vị trí tái phát và điều trị trước đó. Tái phát sau phẫu thuật cắt qua niệu đạo các khối u bề mặt thường được điều trị bằng cắt bỏ lần 2 hoặc dùng cắt đốt điện. Ung thư bàng quang tại chỗ tái phát thường xuyên cần xem xét chỉ định cắt bàng quang sớm.
Bài viết liên quan
GIẢI PHÁP TOÀN DIỆN CHẨN ĐOÁN VÀ ĐIỀU TRỊ CHỨNG ĐẠI TIỆN MẤT ĐỒNG VẬN (DYSSYNERGIC DEFECATION) VÀ SÓN PHÂN (FECAL INCONTINENCE)
Nếu quý đối tác, bệnh viện đang quan tâm tới giải pháp chẩn đoán và điều trị chứng đại tiện mất đồng vận (dyssynergic defecation) và són phân (fecal incontinence) hãy liên hệ chúng tôi để được tư vấn và hỗ trợ chuyên môn. Chúng tôi cung cấp giải pháp chẩn đoán và điều trị chứng đại tiện mất đồng […]
HOÀN THÀNH CHƯƠNG TRÌNH ĐÀO TẠO CẤP CHỨNG CHỈ (CME) CHUYÊN SÂU VỀ “ĐIỀU TRỊ RỐI LOẠN CƯƠNG DƯƠNG BẰNG SÓNG XUNG KÍCH NGOÀI CƠ THỂ” – BỆNH VIỆN ĐA KHOA NÔNG NGHIỆP
Công ty Vinmed là đơn vị cung cấp giải pháp điều trị Erectile dysfunction (ED) Rối loạn cương dương (RLCD) không chỉ là vấn đề sức khỏe mà còn ảnh hưởng lớn đến tâm lý và chất lượng cuộc sống của nam giới. Khóa học đã tập trung vào kỹ thuật sóng xung kích cường […]
TRẺ HÓA ÂM ĐẠO CÓ ĐÁNG KHÔNG ?
Nếu bạn đang cân nhắc đến việc trẻ hóa âm đạo, bạn có thể đã nghe nói đến EmpowerRF của InMode—một hệ thống đột phá về các phương pháp điều trị tại phòng khám được thiết kế để biến đổi và trẻ hóa cơ quan sinh dục nữ. Với những tuyên bố táo bạo là […]
TĂNG CƯỜNG SỨC KHỎE ÂM ĐẠO VỚI EMPOWER RF
Tăng cường sức khỏe và độ săn chắc của âm đạo với Empower RF. EmpowerRF: Lấy lại sự tự tin và kiểm soát EmpowerRF không chỉ là một thiết bị đơn lẻ. Đây là một hệ thống toàn diện có các công nghệ VTone (kích thích cơ điện), FormaV (năng lượng nhiệt được kiểm soát) […]
HỘI CHỨNG TIẾT NIỆU SINH DỤC CỦA THỜI KỲ MÃN KINH – GSM
Hội chứng sinh dục của thời kỳ mãn kinh (GSM) là một tình trạng mãn tính gây ra các thay đổi ở bộ phận sinh dục và đường tiết niệu ở phụ nữ. Đây thường là kết quả của sự thay đổi nội tiết tố trong thời kỳ mãn kinh, có hoặc không đi kèm […]